Zusamenfassung: Die Bewertung von Nutzen und Risiken der „lang erwarteten” oralen Wirkstoffe zur Prophylaxe der schubförmig-remittierenden Multiplen Sklerose fällt ambivalent aus. Zwar wurden die Schübe (primärer Endpunkt) unter Fingolimod und Cladribin im Vergleich mit Plazebo bzw. Interferon beta-1a und die Zahl der ZNS-Läsionen im MRI im Beobachtungszeitraum von 1-2 Jahren vermindert. Ob dieser Effekt jedoch anhält und ob die körperlichen Behinderungen unter dieser Therapie spürbar geringer fortschreiten als unter Plazebo, geht aus den drei neuen Studien nicht hervor. Langzeituntersuchungen, z.B. in Registern, sind daher unbedingt notwendig. Dem möglichen Nutzen stehen teils gravierende UAW gegenüber, die wahrscheinlich zum Teil Folgen des Eingriffs in das Immunsystem sind: Infektionen, Tumore, Hepatopathie und kardiovaskuläre Störungen. Es ist also Vorsicht geboten. Die Patienten müssen über die Risiken sehr genau aufgeklärt und klinisch gut beobachtet werden. Wegen der starken Einflussnahme der Pharmahersteller erfüllen die drei neuen Publikationen aus unserer Sicht nicht mehr die Kriterien unabhängiger Studien.
Wie eine große Publikation heutzutage geplant, durchgeführt, Evidenz geschaffen und von der Industrie nicht nur auf klinische Forschung, sondern auch auf die Praxis der Medizin Einfluss genommen wird, zeigen drei jüngst im N. Engl. J. Med. publizierte Studien zur – laut Editorial „lang erwarteten” (1) – oralen Dauertherapie der schubförmig-remittierenden Form der Multiplen Sklerose (Relapsing-remitting MS = RRMS).
Im sogenannten CLARITY-Trial wurde die Wirkung des oralen Zytostatikums Cladribin (Leustatin®, Litak®) vs. Plazebo bei RRMS getestet (2). Im Methodikteil ist zu lesen, dass die Datenauswertung vom Sponsor (Merck Serono) vorgenommen und das Manuskript von einer „Medical-writing-services agency” erstellt wurde. Die zahlreichen Autoren waren offenbar im Wesentlichen mit dem Sammeln von Daten beauftragt. Immerhin wurde „der erste Entwurf des Manuskripts vom akademischen Erstautor mitverfasst”. Vier von elf Autoren sind im übrigen Firmenangehörige von Merck Serono. Der Erstautor bezieht von sieben verschiedenen Firmen Beraterhonorare, darunter auch Merck Serono. Von einer unabhängigen Studie kann also nicht die Rede sein.
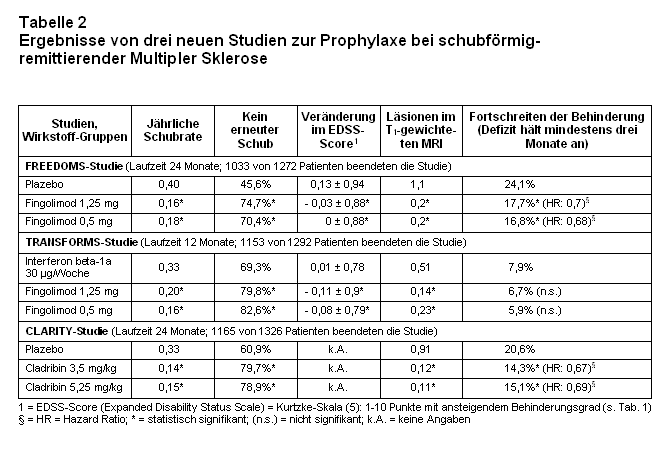
In CLARITY wurden an 155 Zentren in 32 Ländern insgesamt 1326 Patienten (mittleres Alter 38 Jahre, 67% Frauen) mit RRMS eingeschlossen. Die Krankheitsdauer betrug knapp neun Jahre. Die Patienten sollten mindestens einen Schub im Jahr zuvor erlitten und maximal 5,5 Punkte auf der Expanded Disability Status Scale von Kurtzke (EDSS; s. Tab.1) haben. Der mittlere EDSS-Score betrug 2,9.
Ausgeschlossen wurden u.a. Patienten mit auffälligen Blutbildveränderungen (Thrombozytopenie, Neutropenie), weil Cladribin bekannterweise solche Schäden verursachen kann. Die Patienten wurden in einem dreiarmigen Design zwei Jahre lang mit Cladribin oral in zwei Dosierungen oder mit Plazebo behandelt. Die kumulativen Dosen Cladribin pro Patient während der zwei Jahre betrugen 3,5 mg/kg oder 5,25 mg/kg KG (bei 80 kg KG: 280 mg bzw. 560 mg). Cladribin (in einer oder zwei 10 mg-Tabletten, einmal täglich) bzw. Plazebo wurde in kurzen Behandlungszyklen (die ersten vier oder fünf Tage einer 28-tägigen Periode) verabreicht. Die komplizierten Behandlungsschemata sind der Fig. 1 des „Supplemetary Appendix” der Publikation einzusehen). Primärer Endpunkt war die Häufigkeit von Schüben der MS nach zwei Jahren (96 Wochen). Die Ergebnisse sind in Tab. 2 dargestellt.
In den beiden anderen Studien wurde das immunsuppressiv wirkende Fingolimod (FTY720), ein synthetisches Analogon des natürlichen Myriocin aus Pilzen, von Novartis als orale Rezidivprophylaxe bei RRMS getestet und zwar in der FREEDOMS-Studie (3) gegen Plazebo und in der TRANSFORMS-Studie (4) gegen Interferon beta-1a i.m. Interessanterweise ist der Erstautor von FREEDOMS auch der Letztautor von TRANSFORMS. Dieser Autor gibt im Übrigen nicht weniger als 19 Firmen an, von denen er Beraterhonorare bezieht. In beiden Studien sind wiederum vier Autoren Firmenangehörige von Novartis, und in beiden Studien wurden die Daten ebenfalls exklusiv vom Studiensponsor ausgewertet. FREEDOMS und TRANSFORMS sind nahezu identisch in Design und Präsentation, sodass man auch hier vermutet, dass sie von einer „Ghost-writing-Agentur” verfasst wurden.
Auch in den beiden Fingolimod-Studien wurden Patienten mit RRMS (18-55 Jahre alt, im Mittel 37 Jahre; 69% Frauen) und einem Wert < 5 auf der Kurtzke-Skala (im Mittel 2,3) behandelt. Die Patienten mussten 1-2 dokumentierte Schübe der MS innerhalb des vergangenen Jahres oder ≥ 2 Schübe in den vergangenen zwei Jahren erlitten haben. Die klinischen und demografischen Daten sind in allen drei Studien recht ähnlich.
Die Randomisierung erfolgte jeweils in drei Gruppen: In FREEDOMS Fingolimod oral 0,5 mg oder 1,25 mg oder Plazebo einmal täglich und in TRANSFORMS Fingolimod oral 0,5 mg oder 1,25 mg einmal täglich oder 30 µg Interferon beta-1a (Avonex®) i.m. einmal wöchentlich im Doppeltblind-Doppeltdummy-Design.
Die Behandlung und Nachbeobachtung erfolgte in FREEDOMS zwei Jahre lang, in TRANSFORMS ein Jahr lang. Der primäre Endpunkt war in beiden Studien die jährliche Schubrate, sekundärer Endpunkt u.a. die Zeit bis zur Progression des Behinderungsgrades und die Zahl bestätigter MS-Läsionen im ZNS (MRI). Die Ergebnisse beider Fingolimod-Studien sind in Tab. 2 dargestellt.
Ergebnisse: Beide oral gegebenen Substanzen (Cladribin und Fingolimod) reduzierten signifikant die jährliche Schubrate gegenüber der jeweiligen Vergleichsgruppe (primärer Endpunkt). Auch bei den sekundären Endpunkten (ZNS-Läsionen, Veränderungen im EDSS-Score) zeigen sich Vorteile. Sie sind aber in allen drei Studien hinsichtlich fortschreitender Behinderungen sehr diskret. Der maximale Vorteil von Fingolimod vs. Plazebo betrug in FREEDOMS nach einer Behandlung von zwei Jahren 0,16 Punkte auf der EDSS-Skala. Das entspricht weniger als 2% des Gesamt-Scores. Außerdem war er inkonsistent (FREEDOMS und CLARITY positiv, TRANSFORMS negativ).
Unerwünschte Wirkungen (UAW): Cladribin führte in den zwei Jahren der Beobachtung bei 82,4% und Plazebo bei 73,3% zu UAW (Number needed to harm = NNH: 11). Bei 8,4% bzw. 9% wurden diese UAW als schwerwiegend beurteilt (Plazebo: 6,4%). Besonders auffallend waren Veränderungen im Blutbild. Lymphozytopenien traten bei jedem vierten Patienten auf (26,7% vs. Plazebo 1,8%) und drei Patienten erlitten eine schwere Neutropenie. Bei einem dieser Patienten exazerbierte eine Tuberkulose. Weitere Infektionen traten bei 48% unter Verum und bei 42,5% unter Plazebo auf. Darunter waren 20 Infektionen mit Herpes zoster und drei mit Varizellen, alle unter Cladribin. Neue Tumore wurden bei 1,4% bzw. 0,9% entdeckt (Plazebo: 0), darunter Leiomyome, Melanome, Pankreas-, Zervix- und Ovarialkarzinome.
Unter Fingolimod kam es in FREEDOMS vermehrt zu Bronchitiden und Pneumonien (10% vs. 6%), Anstieg der Leberenzyme (10,5% vs. 7,4%), dosisabhängige Blutbildveränderungen (11,7% bzw. 6,3% vs. 0,7% unter Plazebo), Hypertonie (6,2% vs. 3,8%) und Bradykardie (2,6% vs. 0,7%) sowie feuchte Makulaödeme (1,6% vs. 0%).
Im einjährigen Beobachtungszeitraum von TRANSFORMS kam es unter Fingolimod gegenüber Interferon, insbesondere in der Hochdosis-Gruppe, zu deutlich mehr schwerwiegenden Ereignissen (10,7% bzw. 7% vs. 5,8% mit Interferon), darunter zu zwei Todesfällen unter hoch dosiertem Fingolimod (Interferon: 0). Ein Patient starb an einer fulminanten Varizella-Zoster-Infektion und einer in Folge einer Herpes-simplex-Enzephalitis. Insgesamt traten in der Hochdosis-Gruppe Fingolimod bei 5,5% der Patienten Herpes-Infektionen auf, in der Gruppe mit 0,5 mg Fingolimod nur bei 2,1% und in der Interferon-Gruppe bei 2,8%. In der Hochdosis-Gruppe wurden auch mehr Melanome diagnostiziert als unter Interferon (10% vs. 5,6%).
Die Zahl der Leukozyten sank unter Fingolimod bei 75% der Patienten signifikant ab, und bei 7% fand sich ein mehr als dreifacher Anstieg der Transaminasen (Interferon: 2%). Zwei Patienten aus der Fingolimod-Gruppe starben nach Beendigung der Studie an Aspirationspneumonie bzw. an Brustkrebs. Interferon führte dagegen häufiger zu influenzaartigen Beschwerden (36,9% vs. 3,5%), Myalgien (10,2% vs. 3,3%), Arthralgien (5,6% vs. 3,4%) und Depressionen (7,4% vs. 4,6%).
Literatur
- Carroll, W.M.: N. Engl. J. Med. 2010, 362, 456. Link zur Quelle
- Giovannoni, G., et al. (CLARITY = Cladribine tablets treating multiple sclerosis orally): N. Engl. J. Med. 2010, 362, 416. Link zur Quelle
- Kappos, L., et al. (FREEDOMS = FTY720 Research Evaluating Effects of Daily Oral therapy in Multiple Sclerosis): N. Engl. J. Med. 2010, 362, 387. Link zur Quelle
- Cohen, J.A., et al. (TRANSFORMS = TRial Assessing iNjectable interferon verSus FTY720 Oral in Relapsing-remitting Multiple Sclerosis): N. Engl. J. Med. 2010, 362, 402. Link zur Quelle
- Kurtzke, J.F.: Neurology 1983, 33, 1444. Link zur Quelle