Der Antagonist des Angiotensin-II-Rezeptors Typ 1, Losartan, ist seit 1995 in Deutschland für die Indikation arterielle Hypertonie zugelassen. Wir haben darüber berichtet und die Substanz als Ersatz bei ACE-Hemmer-Unverträglichkeit empfohlen (s. AMB 1996, 30, 3; 37; 72).
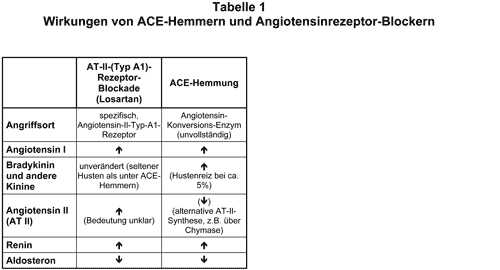
Ein Vorteil der Angiotensinrezeptor-Blocker gegenüber den ACE-Hemmern könnte deren unterschiedliche Pharmakodynamik sein. Die chronischen Wirkungen beider Substanzen sind vergleichend in Tab. 1 zusammengefaßt.
Unklar war bislang, ob und in welchem Maß die Angiotensinrezeptor-Blocker auch bei Herzinsuffizienz wirksam sind. Jetzt wurde die erste große randomisierte Studie vorgestellt, in der die Wirkungen des Angiotensinrezeptor-Blockers Losartan mit dem ACE-Hemmer Captopril bei Herzinsuffizienz verglichen werden. Diese mit dem Akronym ELITE (Evaluation of Losartan In The Elderly; Pitt, B., et al.: Lancet 1997, 349, 747) benannte Studie ist in zweierlei Hinsicht bemerkenswert:
1. Es wurden nur Patienten über 65 Jahre eingeschlossen, also Patienten, die in Studien zu herzwirksamen Medikamenten meist gar nicht erst aufgenommen werden oder unterrepräsentiert sind, obwohl doch gerade sie am häufigsten von der Herzinsuffizienz betroffen sind.
2. Es steht ein Studienergebnis im Mittelpunkt der Diskussion (weniger Fälle an Plötzlichem Herztod unter Losartan), das völlig unerwartet und bislang unerklärt ist.
In die multizentrische Studie wurden in 14 Monaten an 125 Kliniken insgesamt 722 Patienten im Alter von über 65 Jahren (im Mittel 73,5 Jahre) mit symptomatischer Herzinsuffizienz eingeschlossen. Dies entspricht einer Quote von nur 5 Patienten/Klinik/Jahr. Diese geringe Zahl erklärt sich nicht aus den Ausschlußkriterien und wird auch nicht näher erläutert; sie sollte jedoch bei der Bewertung der Studie berücksichtigt werden. Die wichtigsten Ausschlußkriterien waren eine vorbestehende Therapie mit ACE-Hemmern und eine Niereninsuffizienz. Die Genese der Herzinsuffizienz war bei zwei Dritteln der Patienten ischämisch. Zwei Drittel der Patienten befanden sich zu Studienbeginn in NYHA Klasse II, ca. ein Drittel in Klasse III und nur sehr wenige in Klasse IV. Die Begleitmedikation bestand aus Diuretika (75%), Digitalis (55%), Nitraten (55%), Kalziumblockern (34%), Azetylsalizylsäure (50%), Betarezeptoren-Blockern (17%) und Antikoagulanzien (20%).
Die Patienten wurden in 2 Gruppen randomisiert und sollten doppeltblind ein Jahr lang entweder mit Captopril (titriert bis 3mal 50 mg/d!) oder Losartan (titriert bis 1 mal 50 mg/d) behandelt werden. Primärer Endpunkt war eine Verschlechterung der Nierenfunktion mit einem Kreatininanstieg über 0,3 mg/dl. Sekundäre Endpunkte waren Letalität (ursachenunabhängig) und Krankenhausbehandlung wegen Herzinsuffizienz. Tertiäre Endpunkte waren Hypotension, bedeutsame Hyperkaliämie, Husten, Myokardinfarkt, instabile Angina, Verschlechterung der Herzinsuffizienz, Studienabbruch wegen Unverträglichkeit der Medikation und Veränderungen im neurohumoralen Profil (Plasma-Norepinephrin).
Ergebnisse: Die Zieldosierung wurde bei Losartan in 75% und die (zur Behandlung der Herzinsuffizienz bemerkenswert hohe) Dosierung bei Captopril in 71% erreicht und beibehalten. Unerwünschte Wirkungen wurden unter Losartan signifikant seltener beobachtet als unter Captopril (12,2% vs. 20,8%). Dabei fiel besonders die Nebenwirkung Husten ins Gewicht (0% vs. 4%).
Der primäre Endpunkt „Verschlechterung der Nierenfunktion“ wurde in beiden Gruppen gleich häufig (10,5%) erreicht. Überraschenderweise war in der Losartan-Gruppe die Sterblichkeit um fast die Hälfte geringer (4,8% vs. 8,7%; insgesamt 15 Todesfälle weniger). Bei der Aufschlüsselung der Todesursachen zeigte sich, daß in der Losartan-Gruppe der Plötzliche Herztod seltener war (5 vs. 14 Patienten). Dieser Unterschied war auch in allen untersuchten Subgruppen zu finden, nur nicht bei Frauen. Außerdem mußten die mit Losartan behandelten Patienten signifikant seltener stationär behandelt werden (22,2 vs. 29,7%). In beiden Gruppen wurde die Herzinsuffizienz gleich häufig gebessert. Ebenfalls gleich war die Rate kardialer Dekompensationen. Bemerkenswert niedrig war die Zahl der Todesfälle an Herzinsuffienz (< 1 %/Jahr!). Das Plasma-Norepinephrin nahm unter Losartan um 3% ab; unter Captopril stieg es um 5% an (p = 0,49). Die Autoren folgern, daß Losartan sicherer und besser verträglich ist als Captopril. Es bessert im gleichen Maße wie Captopril die Herzinsuffizienz und reduziert darüber hinaus stärker als Captopril die Gesamtsterblichkeit. Dies wird überwiegend durch die selteneren Arrhythmieereignisse erklärt, wobei der Pathomechanismus ungeklärt bleibt. Fazit: Der Angiotensinrezeptor-Blocker Losartan kann erfolgreich und sicher zur Therapie der Herzinsuffizienz angewendet werden. In dieser Studie ist erstmals an einer größeren Gruppe älterer Patienten die Wirksamkeit und Sicherheit von Losartan und Captopril vergleichend untersucht worden. Angiotensinrezeptor-Blocker können als gute Alternative zu ACE-Hemmern empfohlen werden. Die unerwartete Abnahme der Häufigkeit des Plötzlichen Herztodes unter Losartan ist im Augenblick nicht zu erklären und sollte nicht überbewertet werden, da dieses Ereignis kein definierter Endpunkt war, die Zahlen insgesamt nicht groß genug sind, um den Zufall auszuschließen, und zudem die Selektion der Patienten fragwürdig war. Vielleicht ist dieses Ergebnis auch Folge der für die Behandlung der Herzinsuffizienz ungewöhnlich hohen Dosierung von Captopril, auch wenn die Symptome einer Hypotension in beiden Gruppen gleich häufig waren (24%).