Häufig geht einer Herzinsuffizienz eine arterielle Hypertonie, oft eine nur systolische Hypertonie, voraus. Hypertonie ist ein bekannter Risikofaktor für die Entwicklung einer Herzinsuffizienz, sei es direkt durch Erhöhung der Nachlast, sei es indirekt als Risikofaktor für Myokardinfarkt. Inwieweit durch eine frühe antihypertensive Behandlung auch bei rein systolischer Hypertonie die Entwicklung einer Herzinsuffizienz verhindert bzw. verzögert werden kann – wie es für die Hypertonie generell nachgewiesen wurde – ist bisher nicht bekannt.
Wichtige Antworten zu dieser Frage wurden jetzt durch die Veröffentlichung neuer Daten aus der SHEP-Studie (Systolic Hypertension in the Elderly Program) gegeben (Kostis, J.B., et al.: JAMA 1997, 278, 212). Diese Studie hatten wir 1994 im Hinblick auf die Verhinderung von Schlaganfällen (-36%) und kardiovaskulären Erkrankungen (-32%) genauer besprochen (AMB 1994, 28, 81).
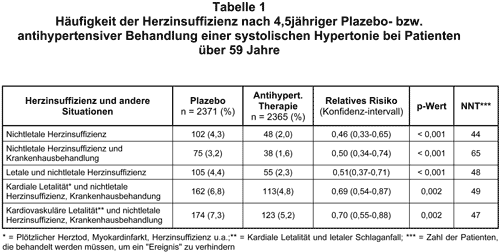
An dieser randomisierten, doppeltblinden Studie nahmen 4736 Patienten über 59 Jahre mit systolischer Hypertonie teil. Diese war definiert durch systolische Blutdruckwerte von 160 bis 219 mmHg bei diastolischen Werten unter 90 mmHg. 2371 Patienten wurden mit Plazebo, 2365 stufenweise antihypertensiv zunächst mit 12,5 mg/d Chlortalidon (Hydrolong-Tablinen, Hygroton) behandelt. Ziel der Behandlung war eine Senkung des Hochdrucks um mindestens 21 mmHg bzw. auf 159 mmHg oder niedriger. Konnte dieses Ziel nicht erreicht werden, wurde Chlortalidon auf 25 mg/d erhöht und – falls auch danach der Blutdruck nicht ausreichend gesenkt war – Atenolol (Tenormin u.v.a.) hinzugegeben, und zwar zunächst 25 mg/d, danach 50 mg/d. Es gab viele Ausschlußkriterien zur Beurteilung der Wirksamkeit dieser Therapie auf den sekundären Endpunkt Herzinsuffizienz: kurz zurückliegender Myokardinfarkt, koronarer Bypass, insulinpflichtiger Diabetes mellitus, Alkoholabusus, Demenz, Restparesen nach Schlaganfall, Vorhofflimmern oder -flattern, AV-Blockierungen, multiforme ventrikuläre Extrasystolen, Bradykardie unter 50/ Min. oder eine bereits Diuretika-pflichtige Erkrankung. Herzinsuffizienz selbst war kein Ausschlußkriterium, wenn sie gut behandelt war. Die Diagnose Herzinsuffizienz wurde von drei Ärzten (darunter ein Kardiologe) anhand folgender Kriterien gestellt: Ruhedyspnoe, Orthopnoe, paroxysmale nächtliche Dyspnoe oder NYHA-lII-Klassifikation. Zusätzlich wurden Rasselgeräusche, Unterschenkelödeme, Tachykardie > 120/Min., Kardiomegalie und andere Symptome mitbewertet.
Die Auswertung dieser Studie ist detailliert dargestellt, aber recht kompliziert, da wegen der langen Beobachtungszeit ein beträchtlicher Anteil der Patienten mehr als nur die Studienmedikation erhalten mußte (ca. 10% in der Verum-Gruppe im 5. Jahr; in der Plazebo-Gruppe nach einem Jahr, drei Jahren bzw. im 5. Jahr: 13,1 %, 32,7% bzw. 44,4%).
Ergebnisse: Der Ausgangsblutdruck betrug in beiden Gruppen im Mittel 170/77 mmHg und im 5. Jahr in der Verum-Gruppe 143/68 mmHg bzw. 155/72 mmHg in der Plazebo-Gruppe. Wie Tab. 1 zeigt, war nach 4,5 Jahren mittlerer Laufzeit der Studie Herzinsuffizienz bzw. Herzinsuffizienz mit tödlichem Ausgang in der Verum-Gruppe deutlich und signifikant seltener (4,4% vs. 2,3%). Auch mußten weniger Patienten wegen dieser Diagnose im Krankenhaus behandelt werden. Bei der Analyse von Subgruppen zeigte sich, daß Männer eine schlechtere Prognose im Hinblick auf die Entwicklung einer Herzinsuffizienz hatten als Frauen (3,32% vs. 2,08%). Das gleiche traf zu bei Patienten im höheren Alter, mit höherem Ausgangsblutdruck oder vorbestehendem Myokardinfarkt. Auch hier verhinderte die antihypertensive Behandlung eine klinisch faßbare Herzinsuffizienz, besonders bei vorbestehendem Myokardinfarkt. Bemerkenswerterweise war die Zugabe von Atenolol bei den Patienten, deren Hochdruck mit Chlortalidon nicht ausreichend eingestellt werden konnte, nicht additiv wirksam im Hinblick auf den Endpunkt Herzinsuffizienz. Die Daten dieser Studie sind überzeugend, unterschätzen aber wahrscheinlich sogar noch die Wirksamkeit der antihypertensiven Therapie, weil so viele Patienten aus der Plazebo-Gruppe aktiv behandelt werden mußten. Kritik ist angebracht, weil die linksventrikuläre Funktion (z.B. durch Echokardiographie) weder zu Beginn noch im Verlauf objektiviert wurde.
Fazit: Die stufenweise Senkung des Blutdrucks mit Chlortalidon (plus Atenolol) bei isolierter systolischer Hypertonie kann bei über 59jährigen Patienten, vor allem nach länger zurückliegendem Myokardinfarkt, die lnzidenz der Herzinsuffizienz deutlich senken.