Herbe Kritik aus den eigenen Reihen erfährt die deutsche Kardiologie in einem jüngst im Lancet unter dem Titel „The Soft Science of German Cardiology“ publizierten Artikel von W. Dißmann und M. de Ridder (1; Prof. Dr. W. Dißmann war der streitbare pensionierte Chefarzt eines großen Berliner Krankenhauses mit kardiologischem Schwerpunkt; er ist während der Drucklegung des Artikels gestorben. Dr. M. de Ridder war sein Oberarzt). Überzeugend legen die beiden Autoren dar, daß in diesem Teilgebiet der Medizin, das etwa 10% der bundesdeutschen Gesundheitsausgaben verschlingt, gravierende Mängel auszumachen sind: Invasive Diagnose- und Therapiemaßnahmen haben ein unvertretbares Ausmaß erreicht, die Primärprävention kardiovaskulärer Erkrankungen existiert praktisch nicht, und im Bereich der Sekundärprävention besteht eine erhebliche Unter- bzw. Fehlversorgung. Insgesamt sei das Verhältnis von (Kosten-)Aufwand zu Ertrag in der deutschen Kardiologie mehr als ungünstig.
Im Zentrum der Kritik steht die Deutsche Gesellschaft für Kardiologie (DGK), die von den Autoren wegen Unredlichkeit heftig attackiert wird. Die DGK war im Jahr 2000 vom Sachverständigenrat aufgefordert worden, zur Frage der Über-, Unter- und Fehlversorgung von Patienten mit kardiovaskulären Erkrankungen Stellung zu nehmen. In ihrer im März 2001 vorgelegten ausführlichen Antwort (2) behauptet die DGK, daß die Zahl der in Deutschland durchgeführten diagnostischen Koronarangiographien mit 3900 pro eine Million Einwohner mehr oder weniger mit der anderer Länder (z.B. Belgien mit 3600) gleich sei. Die von der DGK für Deutschland angegebene Zahl stammt jedoch aus dem Jahr 1993! Tatsächlich wurden 1998 in Deutschland 6441 diagnostische Herzkatheter-Untersuchungen pro eine Million Einwohner durchgeführt, eine Zahl, die der DGK bekannt gewesen sein muß, denn sie war bereits im „Herzbericht 1999“, der im August 2000 erschienen ist, veröffentlicht worden (3). Was aber ist von einer hochrangigen medizinischen Fachgesellschaft zu halten, so fragen die Autoren, die bewußt oder mangels gewissenhafter Prüfung der Daten den Sachverständigenrat und andere politische Gremien mit derartigen Zahlen, die als wichtige Planungsgrundlage dienen sollen und enorme Kosten beinhalten, irreführt?
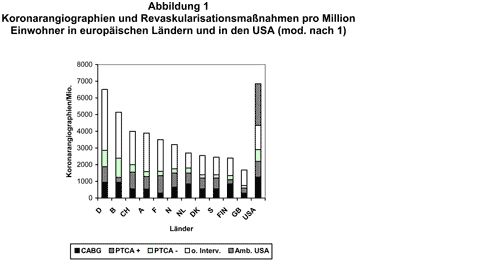
Eine Grafik zeigt (Abb. 1), daß in Deutschland im Vergleich mit anderen europäischen Ländern die weitaus meisten Linksherzkatheter-Untersuchungen durchführt werden. Dies beruht weder auf erhöhter Morbidität und Mortalität ischämischer Herzkrankheiten in Deutschland noch auf unterschiedlichen Pro-Kopf-Ausgaben für die Gesundheit der miteinander verglichenen Länder; sie sind vielmehr nach Auffassung der Autoren allein die Folge einer inadäquaten Indikationsstellung für diese Untersuchung. Die Anzahl der diagnostischen Herzkatheter-Untersuchungen in Deutschland weicht von der in den USA nicht wesentlich ab. Während jedoch führende amerikanische Kardiologen nicht müde werden, den „Overuse“ invasiver Verfahren in ihrem Land anzuprangern, existiert in Deutschland offenbar eine geschlossene Kardiologengemeinschaft, der Selbstkritik in dieser Frage fremd ist.
Auch bei der perkutanen transluminalen Koronarangioplastie (PTCA) erweist sich Deutschland 1998 mit 1788 PTCA pro eine Million Einwohner europaweit als führend. Darüberhinaus fällt auf, daß das Verhältnis von Koronarangiographien zu therapeutischen Konsequenzen (PTCA mit oder ohne Stent, Bypass-OP) zwar zwischen den Ländern deutlich differiert, in Deutschland jedoch am ungünstigsten ausfällt. Hier folgt nicht einmal jeder zweiten Untersuchung eine Revaskularisationsmaßnahme (s. Abb. 1).
In ihrem Bericht behauptet die DGK weiterhin, daß die Indikation zur PTCA in 80% aller Fälle angemessen sei. Zugrunde gelegt ist dabei das Register der Arbeitsgemeinschaft Leitender Kardiologischer Krankenhausärzte (ALKK), in dem zwischen 1992 und 1999 insgesamt 192710 PTCA erfaßt sind. Diese Zahl repräsentiert jedoch weniger als 25% aller PTCA in diesem Zeitraum und berücksichtigt nur solche Kliniken, die bereit waren, externe Kontrollen zuzulassen und einen beträchtlichen bürokratischen Aufwand auf sich zu nehmen, so daß der Anteil angemessen indizierter PTCA wahrscheinlich deutlich niedriger anzusetzen ist.
Nun soll auch noch bei Patienten mit Rhythmusstörungen und Synkopen der Koronarstatus definiert werden. Damit stellt sich die DKG in Widerspruch zu den Empfehlungen des American College of Cardiology (ACC), der American Heart Association (AHA) und der European Society of Cardiology (ESC) und ihrer „Task Force on Syncope“, die besagen, daß die Koronarangiographie definitiv nicht die Methode der Wahl ist, um diese Symptome abzuklären (4). Daß die DGK sich sogar dahin versteigt, Linksherzkatheter-Untersuchungen ohne einen interventionsbedürftigen Befund für sinnvoll zu erachten, weil dadurch Patienten beruhigt und weitere Krankenhausaufenthalte vermieden werden könnten, veranlaßt Dißmann und de Ridder schließlich zu der süffisanten Frage: „Beabsichtigt die DGK, die diagnostische Angiographie in Deutschland zu einem Screening-Verfahren zu machen?“
Dem „Overuse“ invasiver Verfahren stehen gravierende Defizite in der Behandlung kardialer Risikofaktoren gegenüber, wie die EuroASPIRE-Studie I/II belegt (5). Das Abschneiden Deutschlands bewertet der Leiter der deutschen Sektion, der Münsteraner Epidemiolge U. Keil, als „PISA der deutschen Kardiologie“. EuroASPIRE I/II ergab beispielsweise, daß Deutschland, gemessen am nationalen Pro-Kopf-Aufkommen für die Gesundheit, in der Sekundärprävention von Hypertonie und Hypercholesterinämie im Vergleich mit acht europäischen Ländern die schlechtesten Ergebnisse hat. Ähnliches gilt für die sekundärpräventive Verordnung von ACE-Hemmern bei Patienten nach Herzinfarkt und eingeschränkter linksventrikulärer Funktion. Eine der wenigen deutschen Studien zu dieser Problematik belegt, daß nur 50% der Patienten, die für die Behandlung mit einem ACE-Hemmer in Frage kamen, diesen auch erhielten, und nur 11% der Patienten nahmen mehr als 50% der anzustrebenden Richtdosis ein.
Schließlich weisen die Autoren auf die unvertretbar lange Krankenhaus-Verweildauer deutscher Herzinfarktpatienten hin. Sie beträgt nach einer deutschen Studie (1996/1998), die 14598 Patienten in 217 kommunalen Krankenhäusern umfaßte, durchschnittlich immer noch 18 Tage, was internationale Standards weit überschreitet (6). Auch der übliche drei- bis vierwöchige Aufenthalt in einer Rehabilitationsklinik nach einem Herzinfarkt scheint in keinem günstigen Verhältnis zu seinem Nutzen zu stehen, wenn eines der Hauptziele der Rehabilitation, die Senkung des Cholesterinspiegels mittels Statinen, bei allzu vielen Patienten verfehlt wird. 69% der Patienten, so das Ergebnis einer Untersuchung, wurden mit einem Statin nach Rehabilitation entlassen, doch 12 Monate später hatten nur 50% von ihnen einen Cholesterinspiegel unter 5,2 mmol/l. Die Autorin des zugehörigen Editorials wird zitiert: „Sind die Kosten eines dreiwöchigen stationären Rehabilitationsaufenthaltes wirklich zu rechtfertigen? Ist dies ein kluger Umgang mit Ressourcen?“
Zusammenfassend kommen die Autoren zu dem Schluß, daß die Kardiologie beispielhaft illustriert, welch große Kluft in Deutschland zwischen evidenzbasiertem Wissen und der Praxis der Medizin existiert. Eine Mischung aus schwindender Professionalität, falsch gesetzten Prioritäten, zunehmender Unredlichkeit und oftmals schrankenlosem Eigeninteresse der Ärzteschaft sind nach Meinung der Autoren die Hauptursache der Misere. Umsatzorientierte Lobbyisten setzen mehr und mehr den professionellen Anspruch der Ärzteschaft außer Kraft. Sorgfältige Anamnesen und gewissenhafte klinische Befunderhebung treten zunehmend in den Hintergrund; zudem werden sie schlechter vergütet als technische Leistungen. Die Gesundheitspolitik hat sich als unfähig erwiesen, Richtlinien und Strukturen vorzugeben und sich aus dem Haifischbecken der Interessengruppen weitgehend zurückgezogen. Die Medien nehmen diese Fehlentwicklung nur unzureichend wahr.
Diese Misere zu überwinden bedarf eines radikalen Umdenkens, in dessen Zentrum wieder das aus dem Blick geratene Interesse der Patienten zu rücken hat. Um den Interessen der Patienten gerecht zu werden, fordern die Autoren, jenseits des gut gemeinten Rufs nach Qualitätsmanagement und Leitlinien, die Installation eines „Zentralnervensystems“. Gemeint ist ein unabhängiges Institut für Medizin, das den aktuellen medizinischen Wissensstand fortlaufend evaluiert und verfügbar macht und zudem autorisiert ist, Prioritäten in Gesundheitspolitik und Medizin verbindlich vorzugeben. Außerden sollte es befugt sein, das Einhalten unabhängig erstellter evidenzbasierter Leitlinien nicht nur zu kontrollieren, sondern gegebenenfalls auch einzuschreiten, wenn sie nicht eingehalten werden.
Die koronare Herzkrankheit ist durch Prävention weitgehend zu beeinflussen. Doch Primärprävention hätte nur eine Chance, wenn eine kluge Gesundheitspolitik existierte, die – im Falle kardiovaskulärer Krankheiten – sich auf redliche und weitsichtige Kardiologen verlassen könnte. Schon vor mehr als 150 Jahren bemerkte hierzu Rudolf Virchow: „Soll die Medicin daher ihre große Aufgabe wirklich erfüllen, so muß sie in das große politische und sociale Leben eingreifen“ (7).
Literatur
- Dißmann, W., und de Ridder, M.: Lancet 2002, 359, 2027.
- www.dgkardio.de
- Bruckenberger, E.: Herzbericht 1999 mit Transplantationschirurgie. Hannover, 15. August 2000. http://www.bruckenberger.de
- Brignole, M., et al. (Task Force on Syncope, European Society of Cardiology): Eur. Heart J. 2001, 22, 1256.
- EUROASPIRE I and II group: Lancet 2001, 357, 995.
- Arntz, H.R.: Cardio News 2001, 7-8, 7.
- Virchow, R.: Die Einheitsbestrebungen in der wissenschaftlichen Medizin. G. Reimer, Berlin, 1849, 48.