Fragen von Dr. U.F. aus Hagen: >> Gemäß der ESC-Leitlinie 2010 sollte im Rahmen der perkutanen koronaren Intervention (PCI) beim STEMI bevorzugt Bivalirudin eingesetzt werden (I, B). Ist es noch vertretbar, auf den Einsatz von Bivalirudin zu verzichten? Lässt sich daraus ableiten, dass ein Kardiologe auf diesen direkten Thrombinhemmer nicht mehr verzichten kann? Wie ist das Ergebnis der HORIZONS-Studie zu werten (Letalität 1,8% vs. 2,9%)? <<
Antwort: >> Tatsächlich ergibt sich auch nach unserer Meinung aus der von Ihnen zitierten HORIZONS-AMI-Studie (1-3) sowie den ESC-Leitlinien zum STEMI von 2012 (4) die Notwendigkeit, in den Herzkatheterlabors über eine Verfahrensänderung nachzudenken. Aber, das sei hinzugefügt, es ist nach der Datenlage und nach den Worten der Leitlinien nach wie vor akzeptabel, andere Gerinnungshemmer zu verwenden.
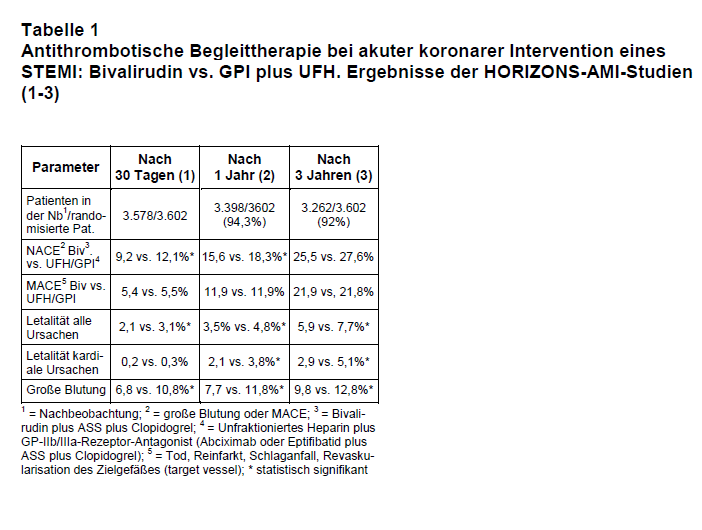
Die erwähnte HORIZONS-AMI-Studie hat gezeigt, dass beim akuten STEMI eine periprozedurale Gabe von Bivalirudin (Angiox®) im Vergleich zu unfraktioniertem Heparin (UFH) und GP-IIb/IIIa-Rezeptor-Antagonisten (GPI) vor allem hinsichtlich der Blutungskomplikationen, aber auch auf das Langzeit-Überleben günstiger abschneidet (Tab. 1). Die „Number needed to treat” für das Überleben nach drei Jahren beträgt nach dieser multizentrischen randomisierten kontrollierten Studie (RCT) 56. Dieser Vorteil von Bivalirudin ergibt sich sehr wahrscheinlich aus den selteneren Blutungskomplikationen, wie sowohl die Autoren der HORIZONS-AMI-Studie als auch die der ESC-Leitlinie ausführen.
Aus vielen Registern ist bekannt, dass periprozedurale Blutungen ein sehr bedeutsamer Risikofaktor für die Sterblichkeit am Herzinfarkt sind. Dass es unter Bivalirudin zu deutlich weniger Blutungen kommt als unter UFH/GPI, kann als gesichert angenommen werden. Das bestätigt auch ein großes prospektives US-Register mit über 127.000 PCI-Patienten aus den Jahren 2003-2006. Bei gut einem Viertel dieser PCI wurde Bivalirudin verwendet. Dabei wurde eine 33%ige Reduktion transfusionsbedürftiger Blutungen und eine 49%ige Reduktion bei der adjustierten Letalität registriert (5).
Ein weiteres Ergebnis der HORIZONS-AMI-Studie war, dass es in der Bivalirudin-Gruppe innerhalb der ersten 24 Stunden signifikant häufiger zu Stent-Thrombosen kam als in der UFH/GPI-Gruppe (1,3% vs. 0,3%; p < 0,001). Dieser Unterschied war nach 30 Tagen wieder egalisiert (2,5% vs.1,9%; p = 0,30). Den frühen Nachteil im Bivalirudin-Arm sollte man als Indiz bewerten, dass die hier praktizierte „Clopidogrel-Aufsättigung” am Kathetertisch („before the insertion of the catheter”) einfach zu spät ist. In der Vergleichsgruppe hat der GPI zu einer sofortigen und nahezu vollständigen Hemmung der Thrombozytenfunktion geführt. Diese schnelle und umfassende Plättchenhemmung hat gerade beim STEMI eine zentrale Bedeutung.
Weitere Einschränkungen der HORIZONS-AMI-Studie ergeben sich aus unserer Sicht durch das exklusive Sponsoring durch die Hersteller des verwendeten Stents sowie von Bivalirudin (Boston Scientific; Medicines Company), die zahlreichen Beziehungen der Principal Investigators zur Industrie, die Ungleichheit zwischen den Studiengruppen hinsichtlich des Risikofaktors Hypertonie (52% vs. 55%) sowie die seltene Verwendung des blutungsärmeren, radialen Zuganges nur bei 6% der Patienten.
Die ESC-Leitlinien 2012 empfehlen die Gabe eines GPI beim STEMI nur noch als ”Bailout therapy” bei nachweislich hoher Thrombuslast, Slow- oder No-reflow-Phänomen oder bei einer thrombotischen Komplikation (IIa, C) und außerdem als Bridging von Hochrisikopatienten, die zu einer koronaren Intervention verlegt werden müssen (IIb, B). Bivalirudin wird in den Leitlinien explizit nur gegenüber GPI/UFH bevorzugt (I, B), nicht jedoch generell beim STEMI empfohlen. Beim STEMI wird nur pauschal die Gabe eines intravenösen Antikoagulans (also UFH, LMWH oder Bivalirudin) empfohlen (I, C), exklusive Fondaparinux (IIIb, A). Enoxaparin wird gegenüber dem UFH etwas bevorzugt („may be preferred”; IIb, B) und ein UFH soll dann gegeben werden, wenn kein Bivalirudin oder Enoxaparin gegeben wird (I, C). Die ESC gibt also beim genauen Hinsehen gar keine differenzierten Empfehlungen.
DER ARZNEIMTTELBRIEF sieht keine Begründung, bei STEMI-Patienten generell von UFH oder Enoxaparin auf Bivalirudin umzustellen. Hierzu müsste mindestens eine weitere RCT zu einem gleichen Ergebnis kommen. Außerdem muss berücksichtigt werden, dass sich mit der sehr frühen (prähospitalen) Einnahme eines ADP-Blockers, der routinemäßigen Thrombusaspiration und dem immer häufiger angewendeten transradialen Zugang die Routine beim STEMI-Management seit 2005-2007 (Rekrutierungszeit von HORIZONS-AMI) doch erheblich geändert hat. RCT sind unterwegs, die diese neuen Aspekte berücksichtigen.
Bivalirudin ist beim STEMI oder auch komplexer PCI eine Behandlungsalternative zu UFH und Enoxaparin, z.B. bei Patienten mit hohem Thrombose- und hohem Blutungsrisiko. Für eine generelle Umstellung reichen die vorliegenden Daten aber nicht aus.
Literatur
- Stone, G.W.,et al. (HORIZONS-AMI = Harmonizing Outcomes with RevascularIZatiONand Stents in Acute Myocardial Infarction): N. Engl. J.Med. 2008, 358, 2218. Link zur Quelle
- Mehran, R., et al. (HORIZONS-AMI = Harmonizing Outcomeswith RevascularIZatiON and Stents in Acute MyocardialInfarction): Lancet 2009, 374, 1149. Link zur Quelle
- Stone, G.W., et al.: (HORIZONS-AMI = Harmonizing Outcomeswith RevascularIZatiON and Stents in Acute MyocardialInfarction): Lancet 2011, 377, 2193. Link zur Quelle
- Steg, P.G.,et al.: Eur. Heart J. 2012, 33, 2569. Link zur Quelle
- Rassen, J.A., et al.:Eur. Heart J. 2010, 31, 561. Link zur Quelle