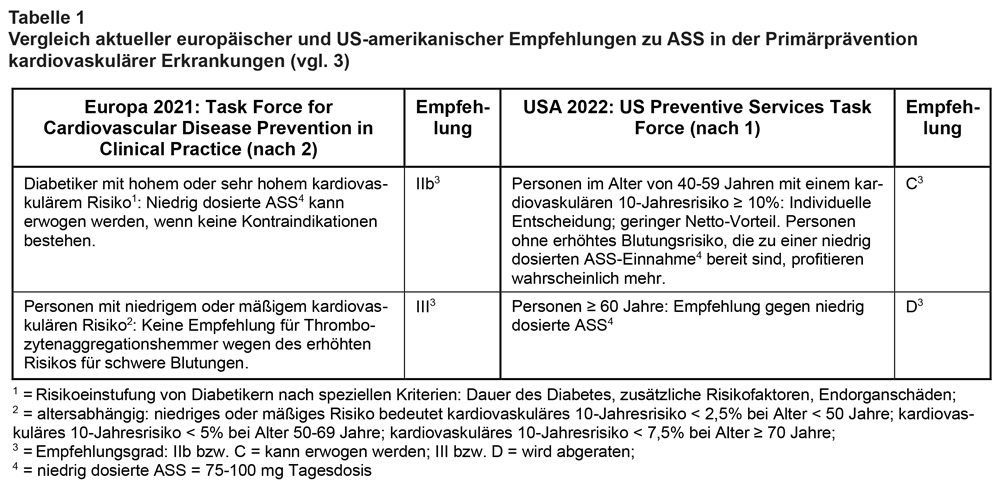
Aktuelle europäische und US-amerikanische Leitlinien [1], [2] empfehlen, in der Primärprävention (zur Definition s.u.) kardiovaskulärer Erkrankungen niedrig dosierte Acetylsalicylsäure (ndASS; 50-100 mg einmal täglich) zurückhaltend einzusetzen. Diese Prävention kann demnach dann in Erwägung gezogen werden, wenn ein Patient ein hohes errechnetes kardiovaskuläres 10-Jahres-Risiko und kein erhöhtes Blutungsrisiko hat. Die zuvor bestehenden Empfehlungen wurden zurückgestuft, unter anderem auf Grundlage neuerer Studien (s.u.) und Metaanalysen. Mehrfach haben wir hierüber berichtet [3]. Unsere unverändert von 2022 übernommene Tab. 1 zeigt dazu nochmals einen vergleichenden Überblick (vgl. [3]).
Eine wichtige Frage, die sich in der täglichen Praxis immer wieder stellt, wurde jedoch bislang in Studien noch nicht behandelt: Wie sollte weiter verfahren werden, wenn ein Patient unter einer Dauertherapie mit ASS steht – und dies möglicherweise bereits seit Jahren mit offenbar guter Verträglichkeit? Sollte ASS abgesetzt werden, wenn die neuerdings genannten Kriterien für eine Indikation nicht erfüllt sind oder kann/sollte ASS beibehalten werden? Eine bevölkerungsbasierte Kohortenstudie aus Schweden hatte Hinweise ergeben, dass ein Absetzen mit einem erhöhten relativen Risiko (28%) für kardiovaskuläre Ereignisse assoziiert ist [4]. Eine aktuell als „Research Letter“ in Circulation publizierte Metaanalyse der „University of Galway“, Irland, hat sich nun erneut diesem Thema gewidmet [5].
Die Forscher analysierten zwei große randomisierte kontrollierte Studien zur kardiovaskulären Primärprävention mit ndASS: ASPREE (Alter > 70 Jahre; [6]) und ASCEND (Diabetiker; [7]); eine dritte große Studie (ARRIVE; Personen mit moderatem kardiovaskulärem Risiko; [8]) hatte Personen mit vorbestehender ndASS-Therapie ausgeschlossen. ASPREE und ASCEND schlossen insgesamt 34.596 Personen ein; davon hatten 7.222 (21%) eine bereits vorbestehende ndASS-Dauertherapie (ASPREE = 11%, ASCEND = 35%). Diese wurden 1:1 randomisiert für Fortführen von ndASS vs. Absetzen von ndASS und Ersatz durch Plazebo. Die vorliegende Metaanalyse untersuchte nun diese Subgruppe hinsichtlich der Endpunkte tödliche und nicht-tödliche atherosklerotische kardiovaskuläre Ereignisse (Effektivität) sowie schwere Blutung (Sicherheit). Die Nachbeobachtungszeiten betrugen 4,7 (ASPREE) bzw. 7,4 Jahre (ASCEND).
Die Personengruppe, in der ndASS durch Plazebo ersetzt wurde, hatte im Vergleich zu der Gruppe, in der ndASS wie vorbestehend weitergegeben wurde, ein signifikant höheres Risiko für kardiovaskuläre Ereignisse (12,5% vs. 10,4%; Hazard Ratio = HR: 1,21; 95%-Konfidenzintervall = CI: 1,05-1,39) bei gleichzeitig nicht erhöhtem Risiko für schwere Blutungen (3,4% vs. 3,9%; HR: 0,86; CI: 0,68-1,10). Dieses um 21% erhöhte relative Risiko entspricht dem aus den oben erwähnten Beobachtungsstudien.
Dass in dieser Subgruppe durch ein Beibehalten der ndASS-Einnahme offenbar nicht mit einem erhöhten Blutungsrisiko zu rechnen ist, interpretieren die Autoren im Sinne eines „survivor bias“: Es handelt sich ja um Personen, die bereits eine primärpräventive (Langzeit-)Einnahme von ndASS hinter sich haben, während der es offenbar nicht zu schweren ASS-assoziierten Blutungen gekommen ist, und damit um eine selektierte Gruppe mit offensichtlich guter ASS-Verträglichkeit. Interessanterweise war die einzige der erwähnten Studien, in der ein geringer Nutzen von ndASS gefunden wurde (ASCEND; [7]), auch diejenige mit dem höchsten Anteil von Patienten mit vorbestehender ndASS-Einnahme (35%). Die anderen beiden (ASPREE, ARRIVE) zeigten keinen Nutzen von ndASS.
Als wichtigste Einschränkungen der Meta-Analyse sind zu nennen, dass sie nur zwei Studien umfasst hat und dass nur Daten auf „Studienlevel“ statt individueller Patientendaten analysiert wurden. Und, wie immer in der Primärprävention, hat man es auch hier mit niedrigen Ereignisraten zu tun. Die Ergebnisse sind daher mit Vorbehalt zu bewerten („hypothesengenerierend“), aber es sind die besten verfügbaren Daten zu dieser Frage.
Die Autoren schlussfolgern, dass es vertretbar ist, dass Personen mit „hohem“ kardiovaskulärem Risiko, die im Rahmen der Primärprävention ndASS bislang ohne Nebenwirkungen eingenommen haben, dies auch weiterhin so beibehalten – auch wenn sie die mittlerweile restriktiveren Kriterien für eine ndASS-Einnahme (s. Tab. 1) nicht erfüllen. Sollten im weiteren Verlauf ASS-assoziierte Blutungen oder andere relevante neue Risikofaktoren auftreten, muss das Nutzen-Risiko-Verhältnis erneut evaluiert und ndASS gegebenenfalls abgesetzt werden. Dieser Empfehlung schließen wir uns an.
Es sei hier auch besonders darauf hingewiesen, dass ASPREE und ASCEND Teilnehmer > 70 Jahre bzw. Diabetiker eingeschlossen haben. Personen mit niedrigem kardiovaskulärem Risiko (insbesondere auch jüngere) sind somit in diesen Analysen nicht erfasst. Es ist davon auszugehen, dass bei diesen das Absetzen einer nach den neuen Kriterien nicht indizierten ndASS-Einnahme sehr wohl gerechtfertigt ist. Algorithmen gibt es nicht, sodass individuell und in Absprache mit den Patienten zu entscheiden ist („shared decision making“).
Ergänzend sei darauf hingewiesen, dass hier unter „Primärprävention“ – in Übereinstimmung mit der gängigen kardiologischen Literatur – im herkömmlichen Sinne Maßnahmen verstanden werden, die bei „anscheinend gesunden“ Personen ohne klinisch manifeste kardiovaskuläre Erkrankung durchgeführt werden sollten. Dies ist abweichend von anderen wichtigen Definitionen für Primär- und Sekundär- sowie auch Tertiär- und Quartärprävention, wie wir kürzlich in einem Hauptartikel berichtet haben [9]. Außerdem werden durch die immer großzügiger eingesetzten modernen bildgebenden Verfahren (z.B. Ultraschall, CT, Angiographie) strukturelle Gefäßveränderungen und -„erkrankungen“ lange vor klinischen Symptomen nachgewiesen. Neben deren Bedeutung als reine „Imaging Biomarker“ (vgl. [10]) werden dadurch die Grenzen zwischen Primär- und Sekundär- bzw. Tertiärprävention zunehmend schwierig definierbar.
Fazit
Die Indikation für niedrig dosierte Acetylsalicylsäure (ndASS) in der kardiovaskulären Primärprävention sollte zurückhaltend gestellt werden. Von internationalen Leitlinien wird sie nur noch bei Hochrisiko-Konstellationen empfohlen. Offen ist die Frage, ob eine bereits bestehende Dauereinnahme von ndASS beendet werden sollte, wenn diese Kriterien nicht erfüllt sind. Nach ersten Registerdaten erbringt nun auch eine aktuelle Metaanalyse von Studien an Personen mit erhöhtem Risiko (Alter > 70 Jahre; Diabetiker) Hinweise, dass bei guter Verträglichkeit das Beibehalten einer ndASS-Dauereinnahme gegenüber einem (leitliniengemäßen) Absetzen möglicherweise einen Netto-Vorteil hat (geringeres kardiovaskuläres Risiko; kein erhöhtes Blutungsrisiko) und daher in Absprache mit dem Patienten großzügig gehandhabt werden kann – jedoch mit regelmäßiger individueller Nutzen-Risiko-Abwägung im weiteren Verlauf.
Literatur
- Davidson, K.W., et al. JAMA 2022, 327, 1577. (Link zur Quelle)
- Visseren, F.L.J., et al.: Eur. Heart J. 2021, 42, 3227. (Link zur Quelle)
- AMB 2022, 56, 59. AMB 2018, 52, 73. (Link zur Quelle)
- Sundström, J., et al.: Circulation 2017, 136, 1138. (Link zur Quelle)
- Campbell, R., et al.: Circulation 2024, 149, 722. (Link zur Quelle)
- McNeil, J.J., et al. (ASPREE = ASPirin in Reducing Events in the Elderly): N. Engl. J. Med. 2018, 379, 1509. https://www.nejm.org/doi/pdf/10.1056/NEJMoa1805819?articleTools=true. Vgl. AMB 2018, 52, 73. (Link zur Quelle)
- Bowman, L., et al. (ASCEND = A Study of Cardiovascular Events iN Diabetes): N. Engl. J. Med. 2018, 379, 1529. https://www.nejm.org/doi/pdf/10.1056/NEJMoa1804988. Vgl. AMB 2018, 52, 73. AMB 2019, 53, 03. (Link zur Quelle)
- Gaziano, J.M., et al. (ARRIVE = Aspirin to Reduce Risk of Initial Vascular Events): Lancet 2018, 392, 1036. https://www.ncbi.nlm.nih.gov/pmc/articles/PMC7255888/. Vgl. AMB 2018, 52, 73. (Link zur Quelle)
- AMB 2023, 57, 73. (Link zur Quelle)
- AMB 2019, 53, 57. (Link zur Quelle)