Sexuell übertragbare Infektionen („sexually transmitted infections“ = STI) nehmen seit etwa 10 Jahren wieder deutlich zu. Eine wesentliche Ursache dafür wird paradoxerweise in den Fortschritten der HIV-Behandlung und -Prävention gesehen [1]. Insbesondere die sehr effektive HIV-Präexpositionsprophylaxe (HIV-PrEP) mit antiretroviralen Medikamenten hat bei bestimmten Risikogruppen zu einer höheren Risikobereitschaft geführt und damit die Nicht-HIV-STI ansteigen lassen. Die Kosten einer HIV-PrEP werden in Deutschland (nicht in Österreich und der Schweiz) von den gesetzlichen Krankenkassen übernommen; sie ist an regelmäßige Untersuchungen in STI-Zentren gebunden – auch dies möglicherweise ein zusätzlicher Grund für die häufigeren Diagnosen.
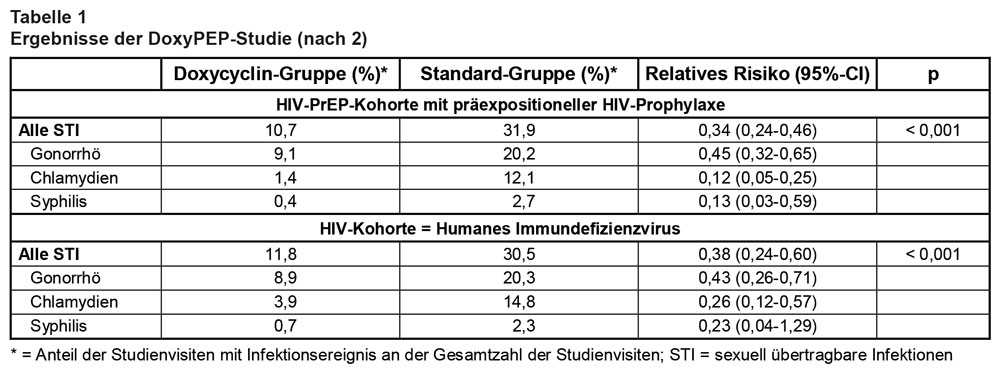
Eine kürzlich im N. Engl. J. Med. publizierte randomisierte kontrollierte Studie ergab eine deutliche Wirksamkeit einer antibiotischen postexpositionellen Prophylaxe (PEP) mit Doxycyclin gegen STI [2]. Die DoxyPEP-Studie wurde an vier US-amerikanischen STI- bzw. HIV-Ambulanzen in San Francisco und Seattle durchgeführt. Die PEP bestand in der Einnahme von 200 mg Doxycyclin innerhalb von 72 Stunden nach jedem kondomlosen Sexualverkehr, die Kontrolle in einer Standardbehandlung (ohne Doxycyclin-Prophylaxe; gegebenenfalls STI-Therapie nach lokalen Leitlinien); die Randomisierung erfolgte 2:1 und war nicht verblindet („open label“). Die Studienpopulation bestand aus 501 Hochrisikopersonen für STI (mittleres Alter 36 Jahre; 96% homosexuelle Männer; 4% Trans-Frauen oder „Gender-Divers“ = Personen, die intergeschlechtlich, transgeschlechtlich oder nicht-binär sind), die entsprechend den Einschlusskriterien entweder Anwender einer HIV-PrEP waren („HIV-PrEP-Kohorte“; n = 432) oder mit einer bekannten HIV-Infektion lebten („HIV-Kohorte“; n = 209) und im Jahr zuvor eine Gonorrhö, eine Chlamydieninfektion oder eine Syphilis durchgemacht hatten. Primärer Endpunkt war das Auftreten einer dieser drei STI pro Quartal während der Nachbeobachtungszeit von 12 Monaten (Diagnosestellung in den Studienzentren oder außerhalb); im Rahmen von vierteljährlichen Studienvisiten erfolgte ein Screening auf Gonorrhö und Chlamydien mittels PCR sowie auf Syphilis mittels Serologie. Das Risiko für diese Infektionen konnte durch die PEP mit Doxycyclin in beiden Kohorten – somit unabhängig vom HIV-Status – um etwa zwei Drittel im Vergleich zur Standardgruppe gesenkt werden. Mit Ausnahme von Syphilis in der HIV-Kohorte war für alle drei untersuchten STI ein signifikanter Präventionseffekt nachweisbar (s. Tab. 1).
Die Adhärenz in der Doxycyclin-Gruppe war hoch: In Fragebögen gaben 86% der Probanden an, die Prophylaxe immer oder fast immer nach kondomlosem Sex anzuwenden. Im Mittel wurden 4 Dosen pro Monat eingenommen; 25% der Probanden nahmen ≥ 10 Dosen pro Monat. Es wurde keine schwere UAW gemeldet. Zur Resistenzentwicklung liegen nur wenige Daten vor: Nur bei 29 Personen wurden Gonokokken-Kulturen ausgewertet; bei 5 von 13 Personen (39%) in der Doxycyclin-Gruppe und bei 2 von 16 (13%) Personen in der Kontrollgruppe wurde eine Resistenz gegen Tetracyclin nachgewiesen.
Die Autoren schlussfolgern, dass die PEP mit Doxycyclin in der untersuchten hochselektierten Studienpopulation (96% homosexuelle Männer; 69% Weiße; Jahreseinkommen > 50.000 US-$ bei 57%; urbanes Milieu der US-amerikanischen Westküste; sehr hohes STI-Risiko: > 30% vierteljährlich in der Kontrollgruppe!) unabhängig vom HIV-Status eine effektive Präventionsmaßnahme ist. Sie warnen aber vor einer Übertragung der Ergebnisse auf andere (Risiko-)Personengruppen oder auf Umgebungen mit bekannt hoher Tetracyclin-Resistenz. Auch die in der Studie beobachtete hohe Adhärenz könnte unter anderen geographischen und/oder sozioökonomischen Rahmenbedingungen möglicherweise nicht zu erreichen sein.
Trotz dieser Bedenken der Studienautoren ist „DoxyPEP“ inzwischen bereits zu einem Synonym geworden für eine einfache Pille als STI-Prophylaxe nach kondomlosem Sex. Auf einschlägigen Internetforen finden sich entsprechende Diskussionen (z.B. [3], [4]). Von einer hohen Dunkelziffer an „Off-label“-Anwendungen dieser bislang nicht zugelassenen Behandlung ist auszugehen, und Experten warnen insbesondere vor der Gefahr von vermehrten Resistenzen (z.B. [5]). Auch wird von manchen die weitere Medikalisierung der „queeren Community“ kritisch gesehen [6].
Wir schließen uns der Ansicht an, dass die „DoxyPEP-Methode“ nur in Absprache mit einem Facharzt angewandt und auf definierte Hochrisikogruppen beschränkt werden sollte, die denen der DoxyPEP-Studie entsprechen. Es sei an dieser Stelle darauf hingewiesen, dass auch die Anwendung eines Kondoms ein probater Schutz gegen STI ist und grundsätzlich einer Arzneimittelprophylaxe vorgezogen werden sollte, wenn auch vergleichende Studien dazu fehlen. Regelmäßig mit wechselnden Partnern sexuell aktive Personen – mit oder ohne Kondom – sollten jedenfalls regelmäßige fachärztliche STI-Screening-Untersuchungen durchführen lassen und sich gegebenenfalls einer adäquaten antibiotischen Therapie unterziehen. Die Anwendung von Antibiotika als „lifestyle drugs“ ist abzulehnen.
Fazit
Eine randomisierte kontrollierte Studie hat für eine hochselektierte Risikopopulation (homosexuelle Männer, wechselnde Partner, kondomloser Sex, HIV-PrEP-User oder bereits HIV-positiv) nachgewiesen, dass nach ungeschütztem Geschlechtsverkehr eine antibiotische postexpositionelle Prophylaxe mit einer einmaligen Dosis von 200 mg Doxycyclin eine effektive Maßnahme zur Reduktion des Risikos für drei häufige sexuell übertragbare Infektionen (Gonorrhö, Chlamydien, Syphilis) ist. Experten raten jedoch von einer breiten „Off-label“-Anwendung in anderen Populationen ab – unter anderem wegen der Gefahr der Resistenzentwicklung.
Literatur
- Hart, T.A., et al. (ENGAGE = Pre-exposure prophylaxis and bacterial sexually transmitted infections (STIs) among gay and bisexual men): Sex. Transm. Infect. 2023, 99, 167. (Link zur Quelle)
- Luetkemeyer, A.F., et al. (DoxyPEP = Evaluation of Doxycycline Post-Exposure Prophylaxis to Reduce Sexually Transmitted Infections in PrEP Users and HIV-infected Men Who Have Sex With Men): N. Engl. J. Med. 2023, 388, 1296. (Link zur Quelle)
- https://www.queerhealth.info/projects/doxypep (Link zur Quelle)
- https://www.sfcityclinic.org/services/sti-and-hiv-prevention/doxy-pep (Link zur Quelle)
- https://www.deutsche-apotheker-zeitung.de/news/artikel/2023/04/06/mit-doxycyclin-sti-vorbeugen-wirksam-aber-keine-gute-idee (Link zur Quelle)
- https://aids.ch/de/blogs/alle-blogs/aids2022/pep-fuer-chlamydien-und-gonnorrhoe/ (Link zur Quelle)